Таня
Станислав Михайлович — спокойный, внимательный врач. Помог пройти непростой путь лечения с поддержкой и уверенностью. Профессионал, которому можно доверять.
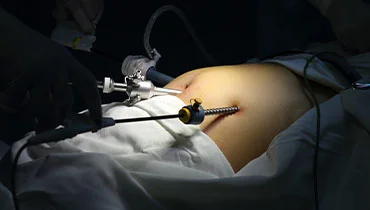
Операции при перитоните — это экстренные хирургические вмешательства, направленные на быструю ликвидацию источника инфекции, санацию и дренирование брюшной полости, стабилизацию дыхания и кровообращения. Перитонит развивается стремительно: воспаление брюшины запускает каскад нарушений, и счет идет на часы. Поэтому подготовка минимальна, а решение о тактике (лапаротомия, лапароскопия, резекция, дренирование) принимается сразу после первичной оценки состояния больной/больного и стартовой инфузионной терапии с антибиотиками.
Прием, диагностика и выход операционной бригады занимают минимум времени; мы сокращаем путь от обращения до операционного стола, чтобы выиграть час, который решает исход.

Хирургический блок, анестезиология и интенсивная терапия действуют как единое отделение; решения принимаются быстро и прозрачно, без «потерь» на маршруте.
Щадящая лапароскопия при локальных формах и прямой открытый доступ при генерализации; при необходимости — программные санации.

Ранняя активизация, нутритивная поддержка, контроль боли, обучение родственников; мы сопровождаем пациента до стабильной выписки и амбулаторного наблюдения.
Показанием служит клинически и инструментально подтвержденное воспаление брюшины с признаками интоксикации, болевого синдрома и раздражения брюшной стенки, когда консервативные меры уже не остановят процесс.
Причиной развития перитонита могут оказаться перфорации (язва желудка или кишки, разрыв дивертикула, аппендикс), послеоперационные утечки и несостоятельность анастомоза, ишемия или некроз кишечника, гинекологические патологии, травмы живота, абсцессы, панкреонекроз.
При нарастании системной реакции операция при перитонитебрюшной полости является неотложной мерой, позволяющей устранить причину и прервать путь к сепсису и полиорганной недостаточности.
Жестких запретов почти нет: речь идет о жизнеугрожающем заболевании, и промедление ухудшает прогноз. Абсолютные ограничения — терминальные состояния, когда вмешательство не изменит исход, и агония без эффекта от базовой реанимации.
Относительные факторы риска (декомпенсация сопутствующих болезней, выраженные нарушения свертывания, неконтролируемая гипотензия) сначала стабилизируют в предоперационный период: инфузии, вазопрессоры, коррекция коагулопатии, кислород/ИВЛ. Решение принимает консилиум, соотнося пользу операции и текущие риски, а объем уточняют уже на этапе ревизии брюшной полости.
Главный результат — контроль инфекционного процесса: причина устранена, брюшная полость промыта и дренирована, показатели воспаления снижаются, давление и диурез стабилизируются. Это дает шанс быстро вернуть перистальтику и перейти на питание, ускоряет восстановление и сокращает сроки наблюдения.
Возможные риски: абсцессы, спаечная болезнь, несостоятельность швов, сепсис, полиорганная недостаточность, дыхательные осложнения. Их вероятность зависит от объема загрязнения, возраста, исходных болезней и времени до вмешательства; своевременное лечение и четкий послеоперационный контроль существенно уменьшают опасности.
В зависимости от клинической ситуации и целей врач выбирает одну из методик:
Подготовка идет параллельно с диагностикой: берутся анализы, проводятся УЗИ/КТ по жизненным показаниям, назначают антибиотики, инфузии и кислородную поддержку. Ставят назогастральный зонд для декомпрессии, катетер в мочевой пузырь для контроля диуреза, при необходимости — центральный венозный доступ. Цель — выровнять давление, электролиты и дыхание, не теряя времени на «идеальную» коррекцию: операция при перитоните часто единственный шанс спасти жизнь. Основные этапы:
Дежурная бригада быстро уточняет жалобы, сроки и возможный источник, объясняет, зачем нужна операция при перитоните и какой объем вероятен. По возможности — информированное согласие от пациента/родственников, разъяснение рисков и альтернатив.
Экспресс-лаборатория (лейкоцитоз, С-реактивный белок, прокальцитонин, лактат, креатинин, электролиты), ЭКГ, рентген/КТ на свободный газ и жидкость. Задача — подтвердить воспаление и наметить источник, не затягивая сроки вмешательства.
Инфузии, антибиотики, анальгезия, кислород; зонд и катетеризация, предоперационный мониторинг, профилактика тромбозов. При нестабильной гемодинамике — вазопрессоры; при дыхательной недостаточности — подготовка к ИВЛ.
Подготовка операционной, уведомление реанимации о переводе после вмешательства, проверка наличия дренажей, шовного и гемостатического материала на случай резекции.
При высоком риске повторного загрязнения планируют программные санации. Акцент на нутритивной поддержке: раннее парентеральное/энтеральное питание обсуждается заранее.
Алгоритм неизменен: безопасность пациента под наркозом, точное устранение причины, обильная санация, продуманное дренирование и план наблюдения. Конкретная техника зависит от источника, распространенности процесса и устойчивости к анестезии. Основные шаги:
Общий эндотрахеальный наркоз с инвазивным мониторингом, контролем диуреза и температурой; продолжается антибиотикотерапия и инфузионная поддержка.
При локальных формах выбирают лапароскопию; операция при разлитом перитоните выполняется через срединную лапаротомию для быстрой ревизии всех этажей и плотной санации.
Ушивание перфорации, резекция некротического сегмента, устранение источника утечки или абсцесса; объем определяется находками в брюшной полости.
Многократное промывание теплым раствором до «чистых» смывов, удаление фибрина и сгустков; работа по карманам и поддиафрагмальным пространствам.
Установка многоконтурных дренажей в высокорисковые зоны; при тяжелом течении — план повторной ревизии через 24–48 часов. После операции при гнойном перитоните применяют фракционную эвакуацию содержимого.
Закрытие раны (окончательное или временное при программных санациях), составления протокола ранней активизации, плана питанию, контроль боли и маркеров воспаления.
Закажите обратный звонок, наши специалисты свяжутся с вами в ближайшее время !
Обратный звонок

*Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону
Объем диктует источник и степень загрязнения: иногда достаточно ушить перфорацию и дренировать, а при некрозе кишки требуется резекция с временной стомой. При массивном загрязнении планируют программные санации — повторные ревизии через 24–48 часов, чтобы окончательно убрать экссудат и безопасно закрыть брюшную полость. Решение фиксируется в протоколе сразу после первой операции.
Средняя продолжительность — 2–4 часа, но на практике «вилка» шире и зависит от причины. Первые сутки — интенсивная терапия: ИВЛ по показаниям, антибиотики, контроль диуреза, коррекция электролитов. Затем — ранняя активизация, дыхательная гимнастика, перевод с парентерального на энтеральное питание. Швы снимают обычно к 7–10 дню, ориентируясь на заживление и отсутствие осложнений; сроки выписки индивидуальны.
Если очаг ограничен и давление стабильно, минимально инвазивный вариант позволяет выполнить санацию и дренирование с меньшей травмой. При генерализованном процессе, множественных источниках и нестабильной гемодинамике предпочтительна лапаротомия: она ускоряет ревизию всех отделов и дает простор для резекции и плотного дренирования. Итоговый выбор делает хирург после первичной ревизии под наркозом с учетом конкретной картины.
Хорошее место
Таня
Станислав Михайлович — спокойный, внимательный врач. Помог пройти непростой путь лечения с поддержкой и уверенностью. Профессионал, которому можно доверять.
Елена Васильевна
Варикозная болезнь мучила меня годами. Алексей Иванович провел операцию настолько бережно, что уже через день я ходила без боли. Его внимательность и профессионализм впечатляют. Спасибо за возвращение легкости в ногах
Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава
Посмотреть лицензии
