Таня
Станислав Михайлович — спокойный, внимательный врач. Помог пройти непростой путь лечения с поддержкой и уверенностью. Профессионал, которому можно доверять.
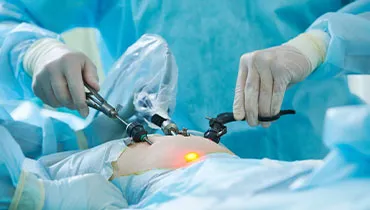
Диагностическая лапароскопия — это минимально инвазивное хирургическое вмешательство, позволяющее визуально оценить состояние органов брюшной полости и малого таза. Процедура проводится с помощью лапароскопа — специального оптического прибора, вводимого через небольшие проколы в брюшной стенке. Она используется для уточнения диагноза при неопределённых данных других методов обследования и помогает определить дальнейшую тактику лечения.
Мы стремимся обеспечить максимальную безопасность и комфорт пациентов с помощью современных методов диагностики и терапии, объединяя навыки и опыт высокопрофессиональных врачей.

Мы используем современные методы диагностики и международные протоколы лечения с индивидуальным подходом к каждому пациенту.
Клиника строго соблюдает принципы приватности и конфиденциальности, обеспечивая защиту личной информации каждого пациента.

Наша клиника предлагает быстрое и эффективное диагностическое обслуживание, гарантируя получение результата в максимально сжатые сроки.
Закажите обратный звонок, наши специалисты свяжутся с вами в ближайшее время !
Обратный звонок

Да, в центре выполняются малоинвазивные операции и процедуры одного дня, не требующие длительной госпитализации. Решение принимает врач после обследования пациента и оценки его состояния.
Сроки реабилитации зависят от сложности операции и общего состояния пациента. Миниинвазивные вмешательства требуют меньше времени, а после масштабных операций восстановление может занять несколько недель или месяцев.
В зависимости от объёма вмешательства используются местная, регионарная (спинальная, эпидуральная) или общая анестезия. Подбор метода обезболивания осуществляется индивидуально с участием врача-анестезиолога.
Подготовка включает консультацию с хирургом и анестезиологом, лабораторные анализы, инструментальные обследования (ЭКГ, УЗИ, КТ и др.), а также соблюдение режима питания и, при необходимости, приём специальных препаратов.
Показания зависят от конкретного заболевания и его стадии. Хирургия применяется при неэффективности консервативного лечения, наличии опухолей, воспалительных процессов, травм, врождённых аномалий и других патологий, требующих оперативного устранения.
Хорошее место
Таня
Станислав Михайлович — спокойный, внимательный врач. Помог пройти непростой путь лечения с поддержкой и уверенностью. Профессионал, которому можно доверять.
Елена Васильевна
Варикозная болезнь мучила меня годами. Алексей Иванович провел операцию настолько бережно, что уже через день я ходила без боли. Его внимательность и профессионализм впечатляют. Спасибо за возвращение легкости в ногах
Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава
Посмотреть лицензии
