Таня
Станислав Михайлович — спокойный, внимательный врач. Помог пройти непростой путь лечения с поддержкой и уверенностью. Профессионал, которому можно доверять.
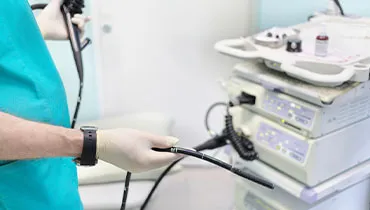
Эндоскопическое удаление желчного пузыря — это малоинвазивная операция, при которой больной орган убирают через небольшие проколы на брюшной стенке под видеоконтролем. Камера передает четкое изображение из брюшной полости, хирург выделяет пузырный проток и артерию, перекрывает их клипсами и аккуратно отслаивает желчный пузырь от печени. Вся работа проводится тонкими инструментами, поэтому травма минимальна, боль после вмешательства меньше, а восстановление идет быстрее. Такой подход помогает убрать источник воспаления и колик, надежно предупредить новые приступы и вернуться к нормальной активности без долгой реабилитации.
Четкая слаженность, предсказуемые сроки, понятная коммуникация.

Прокол 5–10 мм, меньше боли, меньше спаек.
Мониторинг, бережная техника, профилактика тромбозов и тошноты после наркоза.

Подробные рекомендации по питанию и нагрузкам, быстрые контрольные визиты, связь с врачом.
Операцию рекомендуют при симптомной желчнокаменной болезни: частые приступы боли в правом подреберье, горечь, тошнота, подтвержденные камни на УЗИ. Показаниями также являются хронический калькулезный холецистит, «отключенный» орган, полипы более 1 см, повторные колики после нарушений диеты.
При угрозе осложнений — механической желтухи, панкреатита, эмпиемы или перфорации — медлить нельзя, потому что риск резкого ухудшения высок. Эндоскопический метод целесообразен и при некалькулезном воспалении с частыми обострениями, если консервативное лечение больше не помогает и качество жизни снижается по причине болей и ограничений.
Абсолютных запретов для эндоскопического удаления желчного пузыря немного: некорригируемые нарушения свертывания, нестабильное состояние, распространенный перитонит.
К относительным относят тяжелые декомпенсированные болезни сердца и легких, выраженные спайки, поздние сроки беременности, массивный воспалительный инфильтрат. Большинство таких факторов можно подготовить: пролечить инфекцию, скорректировать антикоагулянты, стабилизировать давление и сахар, уточнить анатомию. Если эндоскопический доступ временно небезопасен, хирургическое вмешательство проводится с помощью открытого способа, но это редкость. Итоговое решение всегда индивидуально: важны симптоматика, риски и ожидаемая польза.
Главный результат — прекращение приступов и хронического воспаления. Нормализуется сон и аппетит, уходит страх внезапной боли, становится легче планировать питание и поездки. Эндоскопическая операция по удалению желчного пузыря позволяет быстрее вернуться к работе и быту: обычно домой отпускают уже на следующий день.
Возможные риски: кровотечение из ложа, инфицирование проколов, редкое подтекание желчи, аллергические реакции на препараты. Их вероятность снижает опытная команда, аккуратная техника, проверенные протоколы и ваше соблюдение простых рекомендаций. Если что-то беспокоит — мы на связи и помогаем с корректировкой ухода.
Подготовка нужна, чтобы эндоскопическая холецистэктомия прошла спокойно и предсказуемо. Мы заранее обсуждаем план и альтернативы, объясняем, как будет устроен день операции и первые недели дома, что можно есть и когда возвращаться к привычным делам. При назначении эндоскопической холецистэктомии операция требует следующих шагов подготовки:
Подробно обсуждаем жалобы, сопутствующие болезни, прием лекарств. Объясняем, что такое эндоскопическая холецистэктомия, почему именно она в вашем случае оптимальна, какие ощущения возможны в первые сутки и как мы их контролируем.
Общий и биохимический анализы крови, коагулограмма, ЭКГ; УЗИ для оценки размеров, толщины стенки и количества камней. При сомнениях относительно протоков — МРХПГ. На основании данных планируем доступ, инструменты и сценарии «если что».
За сутки — щадящее меню, вечером и утром — режим голодания. Антикоагулянты отменяем или временно заменяем, проводим премедикацию. Размечаем точки проколов, обсуждаем обезболивание, первую активизацию и питание.
Обучаем дыхательной гимнастике, рассказываем об уходе за проколами и когда можно в душ. Выдаем памятку: какие препараты держать дома, что считается нормой, а с чем лучше сразу писать врачу. Так тревоги меньше, а восстановление идет уверенно.
Суть эндоскопического удаления желчного пузыря проста: максимальная безопасность, достаточная радикальность и быстрый возврат к жизни. Основные шаги операции:
Общий наркоз с тщательным мониторингом. Современные схемы помогают мягко проснуться, без выраженной тошноты и головокружения.
Через 3–4 прокола 5–10 мм создают пространство, вводят камеру и инструменты; эндоскопический обзор дает хирургу «картинку» высокой четкости.
Выделяем пузырный проток и артерию, накладываем клипсы, пересекаем, аккуратно отслаиваем желчный пузырь от ложа печени и извлекаем в защитном контейнере.
Осматриваем ложе, коагулируем точечные кровотечения, при необходимости ставим кратковременный дренаж; проколы ушиваем косметическим швом или скобами.
Легкая диета 2–4 недели, постепенное расширение активности. Уход за проколами прост: сухая повязка, душ по разрешению врача, контроль самочувствия и короткие прогулки.
После удаления источник колик исчезает, риск рецидива приступов минимален. Боль умеренная и быстро стихает, активизация — в первые часы.
Закажите обратный звонок, наши специалисты свяжутся с вами в ближайшее время !
Обратный звонок

*Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону
Ходить можно уже в день операции. Нефизическая работа — через 3–7 дней. Легкая гимнастика — с 2–3 недели, силовые упражнения и контактные виды спорта — после осмотра хирурга. Проколы маленькие, рубцы бледнеют быстро; уже через 1–2 месяца косметический вид, как правило, отличный. Если деятельность связана с тяжестями, план выхода обсудим индивидуально.
Печень продолжает вырабатывать желчь, просто она больше не накапливается, а поступает порциями в кишечник. Первые 2–4 недели после удаления желчного пузыря эндоскопическим методом — щадящее меню: дробно, меньше жаренного и «тяжелого» жира. Затем рацион расширяют и возвращают привычные продукты, ориентируясь на самочувствие. Большинству пожизненные ограничения не требуются — важнее размер порций и регулярность.
Лапароскопия дает меньше боли, меньше спаек и быстрый подъем. Камера увеличивает поле и помогает работать точнее. Открытый доступ оставляют для редких ситуаций: выраженные спайки, нетипичная анатомия, осложненное воспаление. В интересах безопасности хирург может изменить доступ уже в операционной, но цель одна — надежный результат и минимальный риск.
Хорошее место
Таня
Станислав Михайлович — спокойный, внимательный врач. Помог пройти непростой путь лечения с поддержкой и уверенностью. Профессионал, которому можно доверять.
Елена Васильевна
Варикозная болезнь мучила меня годами. Алексей Иванович провел операцию настолько бережно, что уже через день я ходила без боли. Его внимательность и профессионализм впечатляют. Спасибо за возвращение легкости в ногах
Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава
Посмотреть лицензии
