Холестаз (застой желчи)
Пациента ведет гастроэнтеролог; в зависимости от причины подключаются терапевт, инфекционист, гепатолог, эндоскопист, рентгенолог и хирург. Ранняя диагностика и адресная помощь защищают печень от необратимых изменений и возвращают нормальное пищеварение.
Причины холестаза (застоя желчи)
Причина всегда одна из двух: желчь вырабатывается неправильно или не проходит по своим путям. В жизни это выглядит следующим образом:
- после жирного застолья сдвигается баланс желчных кислот;
- образование конкрементов - камень мигрирует из пузыря, застревает в протоке и перекрывает выход;
- опухоль поджелудочной железы или рубцовый «перехват» сдавливают общий проток снаружи;
- лекарства, инфекции, алкоголь или аутоиммунные процессы повреждают клетки печени, и они хуже захватывают и секретируют (вырабатывают) компоненты желчи;
- беременность меняет гормональный фон и работу переносчиков желчных кислот.
Отдельная история – застой желчи в желчном пузыре при сидячем образе жизни и длительных перерывах между приемами пищи: пузырь сокращается редко, желчь густеет, образуются хлопья и камни, что вызывает соответствующие симптомы.
Предрасполагающие факторы
Вероятность застоя желчи у взрослого увеличивают следующие факторы:
- Малоподвижность, лишний вес, долгие «сухомятки» и поздние ужины.
- Алкоголь, курение, избыток очень жирной и жареной пищи.
- Длительный прием потенциально гепатотоксичных лекарств (некоторые антибиотики и гормоны, цитостатики, широкое самостоятельное применение БАДов).
- Сахарный диабет, гипотиреоз, целиакия, воспалительные болезни кишечника.
- Перенесенные гепатиты, паразитарные инвазии, операции на органах брюшной полости.
- Семейная предрасположенность к заболеваниям печени и желчных путей.
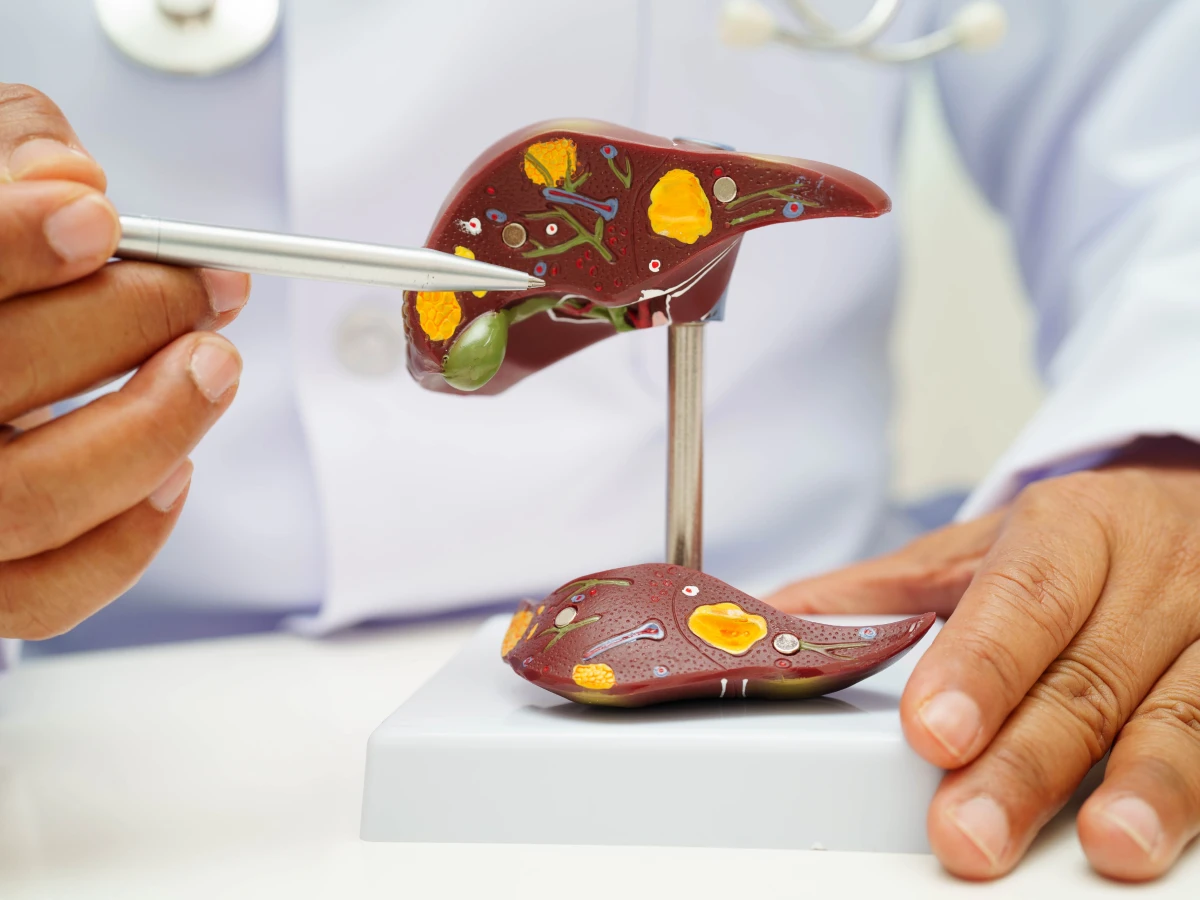
Патогенез холестаза
В норме гепатоциты «переносят» желчные кислоты через себя в крошечные канальцы, из них желчь стекает в протоки и дальше – в кишку. Если переносчики в мембранах работают хуже (генетика, лекарства, гормональные сдвиги, воспаление), компоненты желчи накапливаются внутри клеток, раздражают их и частично «протекают» обратно в кровь. Если же просвет перекрыт камнем, рубцом или сдавлен снаружи, давление в протоках растет, желчь распирает мелкие ответвления, «капли» желчи попадают в кровь, а кишечник остается без своего «растворителя» жиров. Так запускается зуд, дефицит жирорастворимых витаминов, ксантомы, слабость, а в тяжелых случаях – воспаление протоков и повреждение самой печени.
Классификация, виды холестаза
Чтобы быстро понять причину и выбрать лечение, врачи описывают синдром холестаза сразу по нескольким основаниям.
По локализации препятствия:
- Внутрипеченочный холестаз. Поломка внутри самой печени: страдают гепатоциты и/или мелкие внутрипеченочные протоки. Так бывает при вирусных и аутоиммунных гепатитах, лекарственном повреждении, жировой болезни печени, а также при особых состояниях вроде беременности.
- Внепеченочный (обтурационный). Есть преграда в больших путях: камень из пузыря, рубцовое сужение, внешнее сдавление опухолью или воспаленной поджелудочной. К этой группе относят и холестаз желчного на фоне редкого питания и малоподвижности.
По механизму развития патологии:
- Обструктивный. Физическая «пробка» или сдавление снаружи мешают току желчи.
- Функциональный. Переносчики желчных кислот в мембранах клеток работают хуже: желчь густеет, течет медленно, хотя видимой преграды нет.
По длительности:
- Острый – началось недавно, часто бурно (камень «встал» в проток, остро выросли ферменты, появилась желтуха и зуд).
- Хронический – тянется месяцами/годами с волнами обострений: слабый зуд, непереносимость жирного, витаминонедостаточность.
По «видимости» для пациента и анализов:
- Клинический (симптомный). Есть жалобы: зуд, тянущая боль справа под ребрами, темная моча, светлый стул – типичные признаки холестаза.
- Биохимический. Симптомов почти нет, но кровь «подсказывает»: растут щелочная фосфатаза и гамма-глутамилтранспептидаза, прямой билирубин – именно такой биохимический профиль заставляет искать застой.
По выраженности (условные степени холестаза):
- Легкая. Слабый зуд, умеренные лабораторные сдвиги.
- Средняя. Стойкий зуд, потемнение мочи, светлый стул, начало дефицита витаминов A/D/E/K.
- Тяжелая. Яркая желтуха, похудение, ксантомы/ксантелазмы, признаки мальабсорбции. Указание на степени холестаза помогает выбрать темп и объем помощи.
По распространенности нарушения выделения желчи:
- Тотальный. В кишечник почти не поступает желчь – выраженные симптомы и дефициты.
- Парциальный/диссоциированный. Задерживается лишь часть компонентов (например, билирубин/кислоты), поэтому картина смазана.
Особые клинические ситуации:
- Беременность. В третьем триместре гормоны меняют работу переносчиков – ночной зуд при нормальной температуре и анализы с ростом желчных кислот указывают на холестаз беременных (важно для мамы и плода).
Возраст 40+ и метаболические факторы. Здесь чаще камни, рубцы, внешнее сдавление – типичные признаки холестаза у взрослых.
Симптомы холестаза (застоя желчи)
Самые типичные жалобы:
- навязчивый кожный зуд (хуже вечером и ночью);
- тяжесть и тянущая боль под правым ребром;
- горечь во рту;
- непереносимость «очень жирного»;
- темнеющая моча и светлеющий стул.
Кожа может быть сухой с «царапинами», на веках появляются плоские желтоватые бляшки (ксантелазмы), по телу – мягкие подкожные узелки (ксантомы). Из-за недостатка желчи в кишечнике жиры перевариваются хуже – вздутие, нестабильный стул, снижение веса. Длительный дефицит витаминов A, D, E, K дает «куриную слепоту», ломкость костей, кровоточивость.
Симптомы застоя желчи у женщин могут включать зуд по всему телу с усилением к ночи, непереносимость тесной одежды на талии, отвращение к жареному, колющие ощущения в правом подреберье. Во второй половине беременности зуд может быть единственным сигналом, что отток страдает – об этом важно сказать акушеру.
Симптомы застоя желчи у мужчин чаще включают тупую тяжесть после плотного ужина, потемнение мочи, эпизоды «горечи» по утрам, связанной с перееданием и алкоголем. На осмотре нередко отмечаются лишний вес и малоподвижность.
Осложнения холестаза
Без оказания помощи возможны два варианта исхода: местные инфекции и долговременное повреждение печени.
Что может случиться:
- Восходящий холангит. Если пробка в протоке инфицируется, быстро растут температура, озноб, усиливается боль – нужна экстренная помощь.
- Жировые нарушения. Из-за отсутствия желчи в кишечнике падает всасывание жиров и жирорастворимых витаминов – кости становятся хрупкими, появляются мышечные судороги, снижается сумеречное зрение, растет кровоточивость.
- Камни и панкреатит. Длительный застой сгущает желчь, формируются конкременты; если камень заклинит общий проток, подключится воспаление поджелудочной.
- Рубцовые изменения печени. Длительное давление и накопление желчных кислот повреждают клетки – формируется фиброз и, при запущенности, выраженное нарушение функции.
- Системные проблемы. Тяжесть в животе и зуд нарушают сон, снижают качество жизни, поддерживают тревогу и депрессию.
Резкая боль под правым ребром + высокая температура и озноб, темная моча и белесый стул, выраженная слабость, желтизна глаз – поводы немедленно обратиться за экстренной помощью. Не ждите, пока «само пройдет», не глушите симптомы алкоголем и горстями обезболивающих: это может маскировать опасное перекрытие протока и инфекцию. Быстрое восстановление оттока – лучшая защита печени и вашего самочувствия.
Диагностика холестаза
Дома распознать проблему нельзя: зуд и тяжесть бывают при десятках состояний. Осмотр возможен амбулаторно, но при лихорадке, нарастающей боли, желтухе, выраженной слабости и потемнении мочи до темно-коричневого цвета – лучше срочно направляться в стационар. В диагностике холестатического синдрома используется комплексный подход.
Физикальные методы:
- подробный опрос (питание, алкоголь, лекарства, БАДы, недавние инфекции, беременность);
- осмотр кожи и склер, пальпация печени и желчного пузыря, поиск болезненных точек, оценка расчесов.
Лабораторная диагностика:
- Главное – «печеночный пакет»: билирубин (прямой), щелочная фосфатаза, ГГТП, АЛТ и АСТ. Именно этот биохимический профиль подсказывает, что страдает отток желчи.
- Общий анализ крови, коагулограмма, липидный профиль.
- Дополнительно определяют желчные кислоты, витамин D, протромбиновое время (косвенно – витамин K).
Инструментальные обследования:
- УЗИ – стартовый шаг: видны расширенные протоки, камни, перегибы, признаки воспаления, размеры печени и селезенки.
- МР-холангиография – уточняет архитектуру протоков, «видит» стриктуры и перекрытия.
- ЭРХПГ – эндоскопический метод, который одновременно диагностирует и лечит: через рот заходят в двенадцатиперстную кишку, находят устье, вводят контраст, при необходимости удаляют камень и ставят стент.
- Эластография/Фиброскан – оценка жесткости печени при длительном процессе.
- Биопсия – по показаниям, чтобы подтвердить внутрипеченочную природу и исключить редкие заболевания.
Лечение холестаза (застоя желчи)
Самолечение опасно: за зудом и тяжестью может скрываться камень в общем протоке или воспаление. Легкие случаи лечатся амбулаторно, но план всегда индивидуален. При появлении лихорадки, сильной боли, желтухи, признаков инфекции показаны стационар, круглосуточная визуализация и помощь эндоскописта.
В первую очередь используется консервативная терапия – несколько блоков, которые дополняют друг друга. Самое важное – устранить причину и облегчить симптомы, пока печень восстанавливается:
- Препараты, влияющие на выработку желчи. Врач может назначить урсодезоксихолевую кислоту: она делает желчь более текучей, защищает клетки и улучшает отток. Если виноваты лекарства или БАДы – их отменяют или заменяют. При аутоиммунной природе добавляют специфическую терапию по показаниям.
- Контроль зуда. Начинают с простого: прохладный душ перед сном, хлопковая одежда, отказ от очень горячей еды. При необходимости назначают средства, связывающие желчные кислоты в кишечнике, а при выраженном зуде – вспомогательные препараты, влияющие на центральные рецепторы.
- Питание и поведение. Речь не о «голодной» диете, а о бережном режиме: 4–5 небольших приемов пищи, акцент на запеченные овощи и белок, достаточное количество растительных жиров для нормального опорожнения пузыря, отказ от блюд во фритюре и избыточного алкоголя. Теплую воду употребляют маленькими глотками, вечер должен проходить без переедания, рекомендуется избавиться от привычки ложиться сразу после еды – это помогает оттоку естественным образом.
- Витамины. При подтвержденном дефиците добавляют витамины A, D, E, K, микроэлементы. Если есть риск остеопении – обсуждают профилактику с учетом пола и возраста.
- Сопутствующие причины. Если есть застой на фоне беременности, обсуждают безопасную тактику совместно с акушером. При диабете настраивают сахар, при гипотиреозе – гормоны: без этого отток не наладить.
Если причина механическая, без восстановления проходимости не обойтись. Здесь на первом месте малоинвазивные методики:
- эндоскопическое рассечение устья и удаление камня;
- установка стента при сужении;
- пункционное наружное или наружно-внутреннее дренирование при выраженном расширении;
- удаление желчного пузыря при рецидивирующих камнях;
- онкологическая помощь при опухолях (индивидуальный план).
Чем раньше устранена преграда, тем быстрее стихает зуд и нормализуется цвет мочи и стула, а печень получает шанс восстановиться.
Реабилитация начинается, как только причина взята под контроль и включает следующие этапы:
- Бережный режим питания, достаточная вода, сон не менее 7 часов, защита кожи от расчесов. Если стоял дренаж или стент – уход по памятке и контроль у врача.
- Возвращение к привычным блюдам без скачков жирности, ежедневная ходьба или спокойное плавание 30–40 минут, контроль витамина D и коагулограммы по плану.
- Постепенное снятие ограничений, обсуждение вторичной профилактики камнеобразования, при необходимости – программа контроля веса.
Если зуд был сильным, полезно вести короткий «дневник самочувствия»: что ели, как спали, что усиливало или снижало дискомфорт. Это помогает врачу тонко подстраивать схему.
Прогноз и профилактика холестаза
При устранении причины и поддержке печени большинство симптомов холестаза печени уходят достаточно быстро: уменьшается зуд, темнеющая моча светлеет, стул возвращает нормальный цвет, растет энергия. Чем дольше организм жил без полноценной желчи, тем больше времени потребуется на восстановление дефицитов и плотности костей, но даже тогда улучшение – вопрос последовательного плана.
Профилактика проявления печеночного холестаза:
- Регулярное питание без длинных голодных пауз, достаточная вода, «умные» растительные жиры, контроль веса.
- Движение каждый день: ходьба, плавание, легкая зарядка – лучшая физиологическая «помпа» для желчи.
- Осознанный прием лекарств: никаких препаратов «для печени» без врача; любые длительные курсы согласовывать.
- Алкоголь – в минимум, курение – под запрет.
- При семейной истории проблем с пузырем и протоками – раннее УЗИ, особенно при дискомфорте справа под ребрами.
- Беременным – сообщать акушеру о ночном зуде и сдавать анализы на желчные кислоты.
Люди с уже выявленным нарушением должны следовать плану наблюдения, в котором четко расписаны анализы и визиты согласно клиническим рекомендациям.
Опираясь на наш опыт, можно сделать вывод, что ключ к успеху не в «универсальных таблетках», а в комплексном подходе устранения причины. Если есть преграда в общем протоке, мы начинаем с ЭРХПГ и дренирования, а уже потом дополняем схемы поддержкой печени. Как только образуется свободный отток, зуд уходит буквально в считаные дни. Также нужно отметить, что пациенты чаще возвращаются с повторными жалобами, если не меняют режим питания и физической активности. Простая коррекция диетических привычек, водного баланса, контроль веса – снижает риск рецидива и потребность в повторных эндоскопических вмешательствах.
- Козлов П. В., Самсонова И. В. Внутрипеченочный холестаз беременных //РМЖ. Мать и дитя. – 2019.
- Шиповская А. А., Дуданова О. П. Внутрипеченочный холестаз при неалкогольной жировой болезни печени //Терапевтический архив. – 2018.
- Каландаров Д. М. и др. НЕКОТОРЫЕ ОСОБЕННОСТИ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ МЕХАНИЧЕСКОГО ХОЛЕСТАЗА ПРИ ПАРАЗИТАРНЫХ ЗАБОЛЕВАНИЙ ПЕЧЕНИ //ПРОФИЛАКТИЧЕСКАЯ МЕДИЦИНА-2018.
- Полунина Т. Е. Холестаз: алгоритмы диагностики и лечения //Академия медицины и спорта. – 2021.
- Тажибаева Ф. Р. Дифференцированный подход к синдрому внутрипеченочного холестаза и пути его разрешения //Синергия. – 2016.
Остались вопросы?
Закажите обратный звонок, наши специалисты свяжутся с вами в ближайшее время !
Обратный звонок


Регистрационный номер: Л041-01137-77/00367431