Ахиллобурсит
Воспаление заявляет о себе болями в стопе. Причем особенно интенсивными чуть кпереди от ахиллова сухожилия. Болевой синдром сочетается с отеком и гипертермией, усиливается при ходьбе, под давлением обуви. Без профессиональной медицинской помощи может воспалиться костный мозг, а в голеностопном суставе развиться гнойный процесс. Медлить опасно. При первых же признаках заболевания нужно записываться на прием к врачу. Его диагностикой и лечением занимаются травматологи-ортопеды.
Причины ахиллобурсита
По частоте встречаемости из причин уверенно лидируют нагрузки, превышающие пределы выносливости сухожилия. Они редко бывают единичными. Обычно человек перегружает стопу ненамного, но очень часто. Поэтому от патологии очень часто страдают спортсмены – футболисты и легкоатлеты. А также танцовщики-профессионалы, артисты балета. Рискуют и любители. Болезнь диагностируют у начинающих спортсменов и танцоров. К раздражению сухожильных тканей и последующему воспалению приводят перегрузки по следующим причинам:
- нерациональный план тренировок;
- их слишком интенсивный темп;
- отсутствие разминок;
- несоблюдение рекомендаций тренера.
Второй по распространенности причиной является неудобная обувь. Например, с твердыми задниками, плотно облегающая и/или с высокими каблуками. Физиологическая постановка стопы в ней попросту невозможна. Перегружаются структуры, природой для этого не предназначенные. Отсюда и повреждение околосухожильных сумок. Другие причины возникновения ахиллобурсита голеностопного сустава:
- Болезни, поражающие соединительную ткань. Чаще сухожилие воспаляется на фоне ревматоидного артрита. К более редко встречающимся в клинической практике причинам относят псориаз, подагру, анкилозирующий спондилоартрит, реактивные артриты.
- Травмы. У пациентов преимущественно выявляются повреждения голеностопа сзади. Как правило, их последствиями становятся небольшие раны (ссадины, ранки), излитие крови в мягкие ткани. Через них в бурсу внедряются патогены с поверхности кожи.
- Гнойно-воспалительные патологии. Абсцесс, флегмона, фурункул – источники болезнетворных бактерий. Обычно инфекционное воспаление распространяется лимфогенным путем.
Специфические инфекции могут спровоцировать воспаление. К примеру, туберкулез, гонорея, сифилис. Микроорганизмы проникают в бурсу, формируя новый воспалительный очаг. Стоит сразу отметить, что на практике так развиваются события исключительно редко.
Предрасполагающие факторы
В отличие от многих других видов воспаления синовиальной сумки ахиллобурсит намного чаще встречается у молодежи и людей среднего возраста. Пожилые и старики заболевают преимущественно на фоне уже существующей ревматической патологии.
К числу триггеров относят факторы, тем или иным образом ослабляющие опорно-двигательную систему. Чем наиболее часто бывает вызвано воспаление:
- сахарным диабетом;
- истощением организма;
- сниженной иммунной защитой;
- дисфункциями почек;
- лишним весом;
- работой, при которой приходится много находиться на ногах (продавцы-консультанты, фармацевты, парикмахеры и пр.);
- алкогольной зависимостью;
- длительным лечением кортикостероидами.
Что касается гендерной предрасположенности, то среди пациентов травматологов-ортопедов женщин больше. Объясняется это просто. Именно женщины обычно носят модную, но опасную в плане здоровья ног обувь.
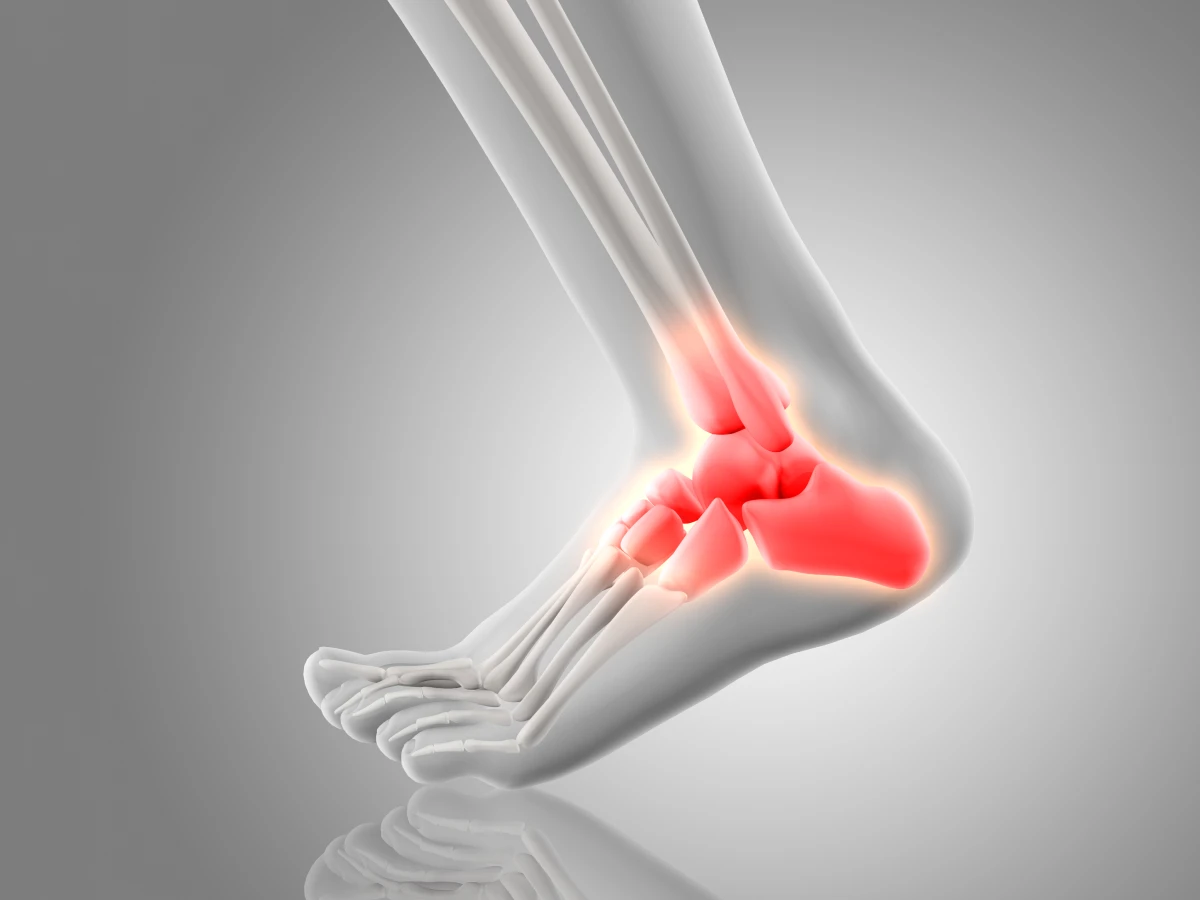
Патогенез ахиллобурсита
Бурсы представляют собой щелевидные полости, выстланные оболочками. Внутри находится синовиальная жидкость. Ее немного, но вполне достаточно для защиты мышц, сухожилий, кожи и фаций от трения либо сдавления во время движений.
Когда развивается асептическое воспаление, объем синовиальной жидкости возрастает. В ней скапливается патологический серозный экссудат. Им буквально пропитываются стенки бурсы.
Если травма закрытая, то причиной избыточной геморрагической жидкости становятся разрывы сосудов. Когда повреждение открытое или в организме есть инфекционный очаг, то в ней вскоре появляются гнойные примеси. Без лечения стенки бурсы насыщаются фибрином с образованием рубцовых сращений. Чем их больше, тем выше риск рецидива.
Классификация, виды ахиллобурсита
В первую очередь болезнь систематизируют с ориентиром на наличие инфекционного компонента:
- асептический (неинфицированный);
- инфицированный.
Второй вид обладает собственной (внутренней) классификацией. Учтена природа инфекционных агентов. Исходя из нее, в ортопедии выделяют следующие формы:
- неспецифическую, которую вызывают стафилококки, стрептококки и другие бактерии, в том числе обитающие в организме на постоянной основе;
- специфическую, связанную с гонококками, бледной трепонемой, туберкулезными микобактериями и т. д.
Одной из классификаций заболевания ахиллобурсита учитывается место, где протекает воспалительный процесс. Варианта всего два:
- В передней сумке пяточного сухожилия. Структура располагается там, где граничат ахиллово сухожилие и пяточная кость. Этот вид также называют болезнью Альберта. Страдают ею в подавляющем большинстве случаев профессиональные спортсмены и танцовщики.
- В задней пяточной сумке. Она отделяет ахиллово сухожилие от кожи. Причинами воспаления становятся травмы и инфекции. Спровоцировать его может и болезнь Хаглунда-Шинца – деформация пяточной кости с образованием шишки немного выше области крепления сухожилия.
Далее выделяют несколько разновидностей заболевания, взяв за основу особенности его течения:
- острая патология заявляет о себе бурно и локальной, и системной симптоматикой;
- подострое состояние не проявляется столь активно как острое, но его признаки достаточно выраженные;
- хронический ахиллобурсит представляет собой смену болезненных обострений и почти бессимптомных ремиссий.
В ортопедии и травматологии обязательно учитывается сторона воспалительного поражения бурсы:
- двухсторонним ахиллобурситом повреждены сразу две синовиальные сумки – на левой и правой ноге;
- ахиллобурсит левой голени развивается, соответственно, слева;
- клиника правостороннего ахиллобурсита наблюдается справа.
Безусловно, при двухстороннем воспалении человек особенно сильно страдает, ведь передвижение часто ограничено. А вот разницы между лево- и правосторонним типом нет. Ни по причинам, ни по симптомам. Патология возникает на стороне, подвергающейся повышенной травматизации или нагрузке.
Авторы следующей классификации разделили болезнь на виды в зависимости от состава патологической жидкости:
- серозная представляет собой плазму с небольшим количеством форменных элементов крови;
- гнойная насыщена микроорганизмами, разрушенными клетками, распавшимися лейкоцитами;
- геморрагическая содержит множество эритроцитов;
- фибринозная состоит из синовии с высокой концентрацией фибрина.
Некоторые авторы выделяют еще и кальцинирующую форму. На фоне хронического заболевания на местах ранее функциональных тканей формируются очаги обызвествления.
Симптомы ахиллобурсита
Основной симптом – боль немного выше пятки. В покое она выражена слабо. Но стоит человеку сделать хотя бы шаг, как боль усиливается. Предопределяет это сдавливание обувью и смещение структур голеностопного сустава, включая сухожилие с бурсой. Голень ограниченно припухает, краснеет. В самом начале отечность незначительна. Затем по мере увеличения пораженной зоны внизу голени можно нащупать уплотнение достаточно крупных размеров:
- Передняя форма. На фоне ахиллобурсита сухожилие с обеих сторон окружают выпячивания единого веретенообразного утолщения. При надавливании ощущаются резкие боли со стороны кожи.
- Задняя форма. Над соединительнотканным тяжем наблюдается образование овального либо почти круглого уплотнения. Если даже слегка надавить на отечную зону, возникает сильная боль, берущая начало под сухожилием.
Появившееся образование мягкое, эластичное, упругое. Пальпацией обнаруживается флюктуация. Это означает, что под пальцами ощущается волнообразное движение (колебание) жидкости внутри.
Что касается покраснения кожи, то для асептического воспаления оно свойственно мало. Совсем другое дело – инфекция на фоне ахиллобурсита пяточной кости. Кровь активно приливает к поврежденным тканям, поэтому кожа над ними краснеет и становится горячей на ощупь. Присоединяются и другие симптомы активного роста и размножения бактерий:
- боль усиливается, теперь она не только резкая, но и дергающая;
- повышается уже системная температура, гипертермия достигает 39-40°C;
- из-за болей снижается качество ночного сна, днем же сохраняется сонливость;
- значительно ограничиваются движения в суставе.
Для хронической формы сильные боли не характерны. Уплотнение уменьшается, но остается таким же ограниченным, мягким, округлым. Давление на него не вызывает дискомфортных ощущений. Объем движений в суставе не изменен. Так протекает фаза ремиссии, пока ее не сменит спровоцированное неблагоприятным фактором обострение. Например, переохлаждением или интенсивной нагрузкой. Вновь появляются симптомы поднявшего голову острого воспаления.
Острое течение характерно для активной фазы инфекционного процесса и травматического повреждения. Практически всегда оно одностороннее. Если причиной стала ревматическая болезнь, то воспаление развивается медленно. И преимущественно сразу в обеих ногах. В случае с повышенными нагрузками ахиллобурсит только дебютирует остро. Затем быстро хронизируется.
Осложнения ахиллобурсита
Без лечения осложнения ждать себя не заставляют. Так, при инфекционной патологии численность болезнетворных бактерий довольно быстро увеличивается. Вскоре им становится тесно на пораженном участке, поэтому начинается их распространение на соседние ткани и органы. Формируются вторичные гнойные очаги:
- абсцесс – расплавление тканей с образованием полости, заполненной гноем;
- флегмона – острое, разлитое гнойное воспаление мягких тканей;
- остеомиелит – гнойное воспаление пяточной кости, костного мозга и надкостницы;
- гнойный артрит – накопление гноя внутри суставной полости.
Иногда при ахиллобурсите стопы бактерии массово выходят в кровоток. Развивается сепсис. Состояние смертельно опасное, требует экстренной медицинской помощи.
Из-за длительного хронического воспаления нарушается структура синовиальной сумки, процесс затрагивает и само ахиллово сухожилие. Ранее прочный соединительнотканный тяж теперь может разорваться при не самой значительной нагрузке.
Диагностика ахиллобурсита
По поводу настораживающих симптомов проконсультироваться с травматологом-ортопедом можно как амбулаторно, так и в домашнем формате. Бурсы ахиллова сухожилия расположены поверхностно, поэтому по результатам пальпации предварительный диагноз обычно выставляется безошибочно. Но этого недостаточно. Необходимо установить форму заболевания и оценить наступившие последствия. Так что дальнейшие диагностические мероприятия пройдут в клинике.
После опроса и физикального осмотра наступает черед лабораторно-инструментального обследования пациента с ахиллобурситом сустава. Информативны данные таких методов:
- ультразвукового сканирования сухожилия с окружающими тканями;
- магнитно-резонансной томографии сустава;
- рентгенографии голеностопа;
- общего анализа крови с лейкоцитарной формулой;
- биохимического анализа крови;
- серологических тестов.
С учетом причины заболевания могут назначаться дополнительные исследования. Часто требуется консультация ревматолога.
Лечение ахиллобурсита
Пациенты с легкими формами без инфекционной составляющей в госпитализации не нуждаются. Терапия будет амбулаторной. Гнойные процессы, ревматические болезни в качестве причин требуют стационарного контроля. Пациенты госпитализируются.
Заболевание лечат консервативно или оперативно. Стратегию разрабатывает врач, опираясь на результаты диагностики.
Поврежденной ноге необходим покой. В первые дни лечения движения в ней сводятся к минимуму. В случае острого воспаления при ахиллобурсите ненадолго накладывается лонгета. В положении лежа под больную ногу следует помещать валик или плотную подушку.
Первыми из лекарственных средств используют те, что предназначены для купирования воспаления и снятия боли:
- мази, кремы, гели, активный состав которых представлен нестероидными противовоспалительными компонентами;
- глюкокортикостероиды в комбинации с анестетиками, вводимые непосредственно в синовиальную сумку.
Одновременно лечат болезни, ставшие причиной воспаления. Если патология инфекционная, то сразу назначаются антибиотики, к которым чувствительно большинство известных бактерий. Далее схема корректируется по полученным результатам антибиотикограммы.
Пациентам с ахиллобурситами операции под местной анестезией проводятся сразу при выявлении гнойных процессов:
- вскрывают полость бурсы;
- извлекают ее содержимое;
- обрабатывают полость антисептиками;
- устанавливают дренаж;
- накладывают швы;
- закрывают рану повязкой.
В случае частых рецидивов воспаления передней бурсы ее иссекают с ушиванием сухожилия. При болезни Хаглунда-Шинца резекцией или остеотомией устраняют деформацию пяточной кости. В реабилитационном периоде показан прием антибиотиков, сбалансированное питание и лечебная физкультура.
Основываясь на наших наблюдениях, физиотерапия при ахиллобурсите помогает ускорить выздоровление. За счет физических факторов быстрее сдает свои позиции хроническое воспаление, рассасываются отеки и исчезают болезненные ощущения. Ускоренными темпами восстанавливается и объем движений в голеностопе.
Физиотерапия начинается только через 2-3 дня с момента лечения при активной фазе воспаления. Впрочем, может быть задействован электрофорез. В основе методики лежит сочетание электрического тока и лекарственных веществ. Под воздействием первого вторые без потерь проникают в патологические очаги.
Из физиотерапевтических методов особенно часто используют магнито-, лазеро-, ударно-волновую и ультравысокочастотную терапию. Хорошо себя зарекомендовали себя также парафиновые и озокеритовые аппликации с продолжительным согревающим действием.
Прогноз и профилактика ахиллобурсита
Прогноз преимущественно благоприятен. Особенно при ранней диагностике и адекватной терапии. Рецидивы после вылечивания острых форм случаются. Но редко и по большей части из-за игнорирования принципов профилактики. Хирургические вмешательства также позволяют достичь полного выздоровления.
Прогностически неблагоприятно тяжелое течение ревматической болезни, выступившей в роли первопричины. Это актуально и для запущенных гнойных процессов. Если они привели к грубому рубцеванию тканей, то возможны остаточные явления в виде тугоподвижности голеностопа той или иной степени выраженности.
В основе профилактики лежит исключение причин и факторов, способных вызвать ахиллобурсит ноги. Что рекомендуют травматологи-ортопеды:
- отказаться от неудобной обуви, сделать выбор в пользу мягких задников;
- заниматься спортом и танцами под руководством тренера;
- своевременно вылечивать любые инфекции;
- компенсировать хронические болезни, если они не поддаются окончательно терапии;
- вести здоровый образ жизни.
И еще. Какой бы безобидной не казалась травма, необходим срочный осмотр специалистом. Это позволит избежать последующего воспаления и его тяжелых последствий.
Часто задаваемые вопросы
- Соколовский В.Г., Карпушкин Е.И., Журавлева Н.В. и др. «Комплексное лечение ахиллобурсита. Вестник травматологии и ортопедии им. Н.Н. Приорова».
- Травматология и ортопедия/ Шапошников Ю.Г. – 1997.
- Еськин, Н.А. Ультразвуковая диагностика в травматологии и ортопедии / Н.А. Еськин. М., 2009. 440 с
- Середа А.П. Ахиллово сухожилие/А.А Грицюк, А.П. Середа. М.: РАЕН, 2010. С. 25-30.
- Башкиров В.Ф. Профилактика травм у спортсменов. М.: Физкультура и спорт, 1987. 176 с.

Лицензии
Регистрационный номер: Л041-01137-77/00367431