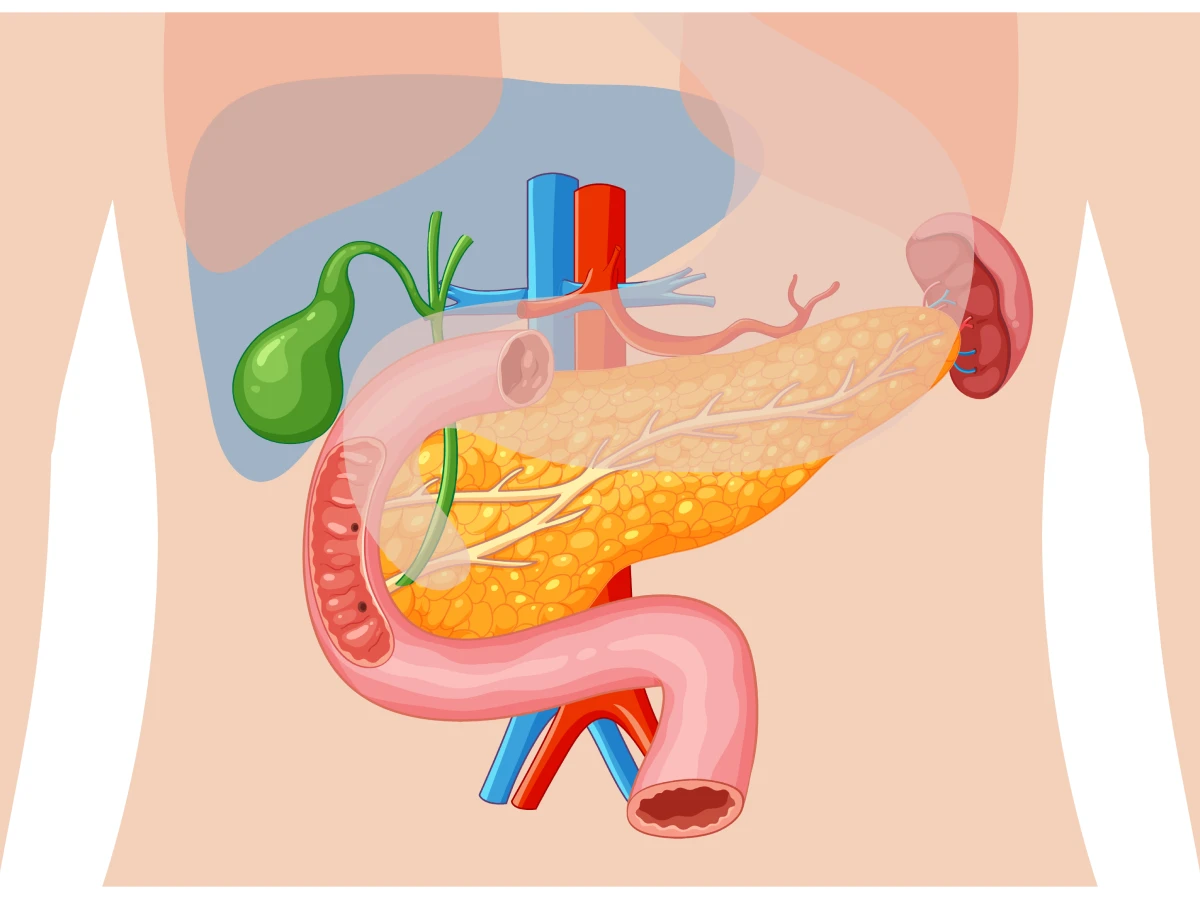
Панкреатит

Причины панкреатита
Воспаление поджелудочной железы почти всегда имеет конкретную причину, и без ее устранения лечение дает лишь временный эффект. Наиболее часто встречаются следующие причины:
- Алкоголь — ответственен за 40–50% случаев. Этанол и его метаболиты напрямую токсичны для ацинарных клеток, вызывают преждевременную активацию ферментов и спазм протоков.
- Желчнокаменная болезнь — главная причина острого панкреатита (35–40% случаев). Конкремент, мигрируя в общий желчный проток, блокирует отток панкреатического секрета и запускает аутолиз ткани железы.
- Лекарственные препараты — тиазидные диуретики, азатиоприн, вальпроевая кислота, тетрациклины и ряд других средств могут вызвать медикаментозный панкреатит в случае длительного приема.
- Травмы живота — прямой удар или закрытая травма проекции поджелудочной железы приводит к разрыву протоков или ушибу паренхимы.
- Инфекции — вирус паротита, цитомегаловирус, вирусы Коксаки и гепатита B способны непосредственно поражать ткань железы.
- Наследственность — мутации генов PRSS1, SPINK1 и CFTR нарушают механизмы защиты от самопереваривания.
- Другие причины — гиперпаратиреоз, гипертриглицеридемия, аутоиммунный панкреатит, стеноз большого дуоденального сосочка, ятрогенное повреждение при ЭРХПГ.
В каждом конкретном случае причинный фактор необходимо установить до начала плановой терапии — это определяет дальнейшую тактику лечения и профилактику рецидивов.
Классификация панкреатита
Заболевание классифицируют по нескольким параметрам, которые влияют на выбор лечения и оценку прогноза.
По течению заболевания панкреатит бывает:
- Острый — внезапно развивающееся воспаление с выраженным болевым синдромом и нарастанием ферментов в крови. При своевременном лечении большинство случаев разрешается без необратимых изменений структуры железы.
- Хронический панкреатит — прогрессирующее воспаление с замещением функциональной ткани фиброзом. Каждое обострение усугубляет экзо- и эндокринную недостаточность.
По этиологии (причинному фактору):
- Билиарный — обусловлен патологией желчевыводящих путей и желчного пузыря.
- Алкогольный — следствие систематического употребления алкоголя.
- Идиопатический — причина не установлена при полноценном обследовании (около 10–15% случаев).
По характеру поражения ткани железы (актуально для острого панкреатита):
- Интерстициальный отечный панкреатит — воспаление без некроза, паренхима железы сохранна, прогноз благоприятный.
- Некротизирующий (деструктивный) — развивается некроз паренхимы и/или перипанкреатической клетчатки. Риск органной недостаточности и летального исхода значительно выше.
Тяжесть острого панкреатита оценивают по Атлантской классификации 2012 года: легкая, умеренно-тяжелая и тяжелая степени, в зависимости от наличия органной недостаточности и местных осложнений.
Симптомы панкреатита
Клиническая картина различается в зависимости от формы и тяжести заболевания. Тем не менее ряд симптомов присутствует как при остром, так и при хроническом варианте.
Общие признаки, характерные для обеих форм:
- Боль в верхних отделах живота — ведущий симптом.
- Тошнота и рвота, не приносящая облегчения.
- Метеоризм, вздутие живота.
- Снижение аппетита.
- Общая слабость.
Симптомы острого панкреатита
Симптомы нарастают в течение нескольких часов, чаще после обильного приема жирной пищи или алкоголя:
- Интенсивная боль в эпигастрии с иррадиацией в спину, левое подреберье или опоясывающего характера — возникает внезапно и не купируется стандартными спазмолитиками.
- Многократная рвота желудочным содержимым, затем желчью.
- Вздутие живота и задержка газов из-за паралитической кишечной непроходимости.
- Повышение температуры тела — субфебрилитет при отечной форме, высокая лихорадка при деструктивной.
- Тахикардия, снижение артериального давления при тяжелом течении.
- Синюшность кожи вокруг пупка (симптом Куллена) или в боковых отделах живота (симптом Грея-Тернера).
Острый панкреатит — неотложное состояние. При появлении выраженной боли в животе, сопровождающейся рвотой, необходима экстренная медицинская помощь.
Симптомы хронического панкреатита
На первый план выходят признаки нарушенного пищеварения и истощения:
- Тупая или ноющая боль в левом подреберье и эпигастрии, усиливающаяся через 30–60 минут после еды — особенно после жирных, острых блюд и алкоголя.
- Стеаторея — обильный, жирный, плохо смываемый стул с неприятным запахом.
- Диарея, нередко сразу после приема пищи.
- Потеря массы тела следствие нарушения всасывания белков и жиров.
- Метеоризм, урчание в животе.
Характерная черта хронической формы — чередование периодов обострения и ремиссии. Со временем болевой синдром может ослабевать по мере «выгорания» железы и замещения ткани фиброзом, тогда как нарушения пищеварения нарастают.
Характер боли при панкреатите
Боль локализуется в эпигастрии и левом подреберье, иногда отдает в спину или приобретает опоясывающий характер. При остром панкреатите она резкая, нестерпимая, через несколько часов после приема жирной пищи или алкоголя. При хроническом — умеренная, но постоянная, начинается через 30–60 минут после еды. Пациент спонтанно принимает вынужденную позу, например, наклоняется вперед или ложится на бок, подтягивая колени. Опоясывающая боль в сочетании с рвотой — повод для немедленного обращения за медицинской помощью.
Особенности панкреатита у женщин
В диагностике и лечении необходимо учитывать ряд клинических и этиологических особенностей. Причинные факторы у женщин существенно отличаются от мужских:
- Желчнокаменная болезнь выявляется значительно чаще — женщины болеют в 3–4 раза чаще мужчин, поэтому билиарный панкреатит среди женщин занимает первое место по частоте.
- Беременность — физиологическое сдавление желчевыводящих путей, изменение моторики желчного пузыря и гормональный фон создают условия для билиарного сладжа и обострения панкреатита.
- Гиперлипидемия при беременности — уровень триглицеридов в III триместре может значительно повышаться, что само по себе является причиной острого панкреатита.
- Аутоиммунный панкреатит 1-го типа — встречается реже, чем у мужчин, однако аутоиммунный панкреатит 2-го типа распределен между полами более равномерно и нередко сочетается с воспалительными заболеваниями кишечника.
Принципиальных отличий от общей клинической картины нет, но боль при остром панкреатите на фоне беременности нередко маскируется под другие акушерские осложнения, что затрудняет своевременную диагностику.
Осложнения панкреатита
Осложнения развиваются преимущественно при тяжелом течении острого и при прогрессирующей хронической форме. Раннее выявление и лечение снижает их частоту, однако часть осложнений развивается даже при адекватной терапии.
Местные осложнения:
- Панкреонекроз
- Псевдокисты поджелудочной железы
- Панкреатический абсцесс
- Перитонит
- Механическая желтуха
Системные осложнения:
- Сахарный диабет панкреатогенного происхождения (тип 3с) — развивается вследствие разрушения островков Лангерганса при обширном некрозе или многолетнем хроническом воспалении.
- Полиорганная недостаточность — поражение почек (острое почечное повреждение), легких (ОРДС), сердечно-сосудистой системы.
- Синдром диссеминированного внутрисосудистого свертывания.
- Панкреатогенный асцит и плевральный выпот при разрыве главного панкреатического протока.
Летальность при легком остром панкреатите не превышает 1%, при тяжелом некротизирующем достигает 15–30%. Прогноз определяется сроком начала интенсивной терапии.
Диагностика панкреатита
Диагноз ставят на основании совокупности клинических данных, лабораторных и инструментальных методов исследования. Ни один из методов в изоляции не является абсолютным.
Физикальное обследование
Осмотр и пальпация дают важную первичную информацию, хотя их чувствительность уступает лабораторным и инструментальным методам.
На осмотре врач оценивает:
- Вынужденное положение пациента (согнувшись, лежа на боку с подтянутыми ногами).
- Цвет кожных покровов (бледность при болевом шоке, желтушность при сдавлении протока).
- Симптом Куллена — синюшность кожи вокруг пупка.
- Симптом Грея-Тернера — синюшность в боковых отделах живота.
При пальпации:
- Симптом Керте — болезненность и резистентность мышц в проекции поджелудочной железы (эпигастрий, левое подреберье).
- Симптом Мейо-Робсона — болезненность в левом реберно-позвоночном углу.
- Симптом Воскресенского — исчезновение пульсации аорты при пальпации эпигастрия из-за отека железы.
Физикальное обследование позволяет заподозрить диагноз, определить тяжесть состояния и сформировать план инструментального обследования.
Лабораторные методы
Лабораторная диагностика подтверждает воспаление и оценивает функциональное состояние органов. Ключевые показатели:
- Амилаза крови — повышается в первые 2–12 часов от начала острого панкреатита, нормализуется через 3–5 суток. Но ее повышение возможно и при других острых состояниях (перфорации, кишечной непроходимости).
- Липаза крови — более специфична и чувствительна, чем амилаза. Остается повышенной дольше (5–10 суток).
- Амилаза мочи (диастаза) — повышается параллельно с сывороточной амилазой; используется как дополнительный тест.
- Общий анализ крови — лейкоцитоз со сдвигом влево, повышение СОЭ при воспалении; гемоконцентрация (гематокрит >44%) при тяжелом течении болезни.
- Биохимический анализ крови — АЛТ, АСТ, билирубин, щелочная фосфатаза; глюкоза (при нарушении эндокринной функции); мочевина, креатинин (признаки почечной недостаточности).
- С-реактивный белок — значение >150 мг/л через 48 часов от начала заболевания указывает на тяжелую форму с высоким риском некроза.
При хроническом панкреатите активность ферментов нередко в пределах нормы — вследствие истощения функциональных резервов железы. Диагностическое значение имеют и тесты на экзокринную недостаточность (фекальная эластаза-1, жир в кале).
Инструментальные методы
Инструментальная диагностика позволяет визуализировать железу, определить распространенность поражения и выявить осложнения. Пациенту назначают:
- Ультразвуковое исследование (УЗИ) органов брюшной полости — определяет отек железы, расширение вирсунгова протока, наличие конкрементов желчного пузыря и протоков, псевдокисты.
- Компьютерная томография с внутривенным контрастированием (КТ) — «золотой стандарт» оценки тяжести острой формы болезни. Позволяет выявить зоны некроза, инфицированные скопления жидкости, оценить индекс тяжести (CTSI). Выполняется через 48–72 часа от начала заболевания при подозрении на некроз.
- МРТ/МРХПГ (магнитно-резонансная холангиопанкреатография) — оптимальна для оценки протоков, выявления конкрементов, диагностики аутоиммунного панкреатита. Не уступает КТ по чувствительности и не несет лучевой нагрузки.
- Эндоскопическое УЗИ (ЭУЗ) — позволяет детально исследовать структуру паренхимы, протоков, выполнить тонкоигольную биопсию при подозрении на опухоль или аутоиммунный процесс.
Выбор инструментального метода определяется клинической ситуацией: при остром панкреатите — УЗИ при поступлении и КТ при нарастании тяжести; при хроническом — УЗИ, МРТ/МРХПГ и ЭУЗ в зависимости от цели обследования.
Лечение панкреатита
Лечение зависит от формы, тяжести заболевания и наличия осложнений. Острый панкреатит требует госпитализации и нередко — интенсивной терапии. Хронический лечится преимущественно амбулаторно с периодическими курсами стационарного лечения при обострениях.
Что делать при обострении?
При появлении признаков обострения необходимо действовать в определенной последовательности. Самолечение на дому допустимо лишь при легком хроническом обострении и только по ранее согласованной с врачом схеме.
Первоочередные меры:
- Вызвать скорую медицинскую помощь при впервые возникшем приступе или при нарастании болевого синдрома.
- Голод — полностью исключить прием пищи на период обострения (при госпитализации — не менее 24–48 часов).
- Холод — пузырь со льдом или холодный компресс на эпигастральную область снижает активность воспаления и уменьшает боль.
- Покой — горизонтальное положение с согнутыми в коленях ногами.
- Не принимать ферментные препараты самостоятельно в острый период — они могут усилить аутолиз ткани железы.
Принцип «холод, голод и покой» актуален как для острой формы, так и для обострения хронической.
Препараты для лечения
Медикаментозная терапия направлена на купирование боли, снижение секреторной активности железы, коррекцию ферментной недостаточности и профилактику осложнений. Схему лечения назначает только врач.
Основные группы препаратов:
- Спазмолитики (дротаверин, папаверин) и анальгетики (кеторолак, трамадол) — купируют болевой синдром. При тяжелом болевом синдроме применяются опиоидные анальгетики.
- Ингибиторы протонной помпы (омепразол, пантопразол) — снижают желудочную секрецию, уменьшают стимуляцию поджелудочной железы, защищают слизистую.
- Октреотид (аналог соматостатина) — подавляет экзокринную секрецию железы.
- Инфузионная терапия — внутривенное введение кристаллоидных растворов для восполнения объема циркулирующей крови.
- Антибиотики — назначаются строго по показаниям при инфицированном некрозе, холангите или других подтвержденных инфекционных осложнениях.
- Панкреатические ферменты (панкреатин) — применяются при хроническом панкреатите с экзокринной недостаточностью для коррекции нарушений пищеварения. Назначаются только в период ремиссии или хронического течения без острого воспаления.
Самостоятельная коррекция схемы лечения недопустима. Неправильно подобранные препараты могут нанести вред, поэтому принимаются только по назначению врача.
Диета при панкреатите
Правильное питание снижает функциональную нагрузку на железу и уменьшает частоту обострений.
В период острого панкреатита или обострения хронического:
- Первые 24–48 часов — полный голод, разрешено только питье воды (при госпитализации — кормление через зонд или парентеральное питание по показаниям).
- С 3-х суток — переход на жидкое и полужидкое питание (слизистые супы, протертые каши на воде, паровые блюда). Пища принимается малыми порциями 5–6 раз в день.
При хроническом панкреатите в фазе ремиссии соблюдаются следующие правила:
- Ограничение жиров до 60–80 г/сутки.
- Достаточное количество белка (80–120 г/сутки) — рыба, нежирное мясо, творог.
- Исключение алкоголя в любых количествах и формах.
- Исключение острых, жареных, копченых блюд.
- Ограничение простых углеводов при панкреатогенном диабете.
- Термически щадящая обработка пищи (варка, приготовление на пару, запекание).
Соблюдение диеты на протяжении всей жизни при хроническом панкреатите — не рекомендация, а необходимое условие поддержания ремиссии.
Хирургическое лечение
Хирургическое вмешательство показано при конкретных осложнениях и этиологических факторах, которые не поддаются консервативному лечению. Показания к операции определяет хирург совместно с гастроэнтерологом.
Основные показания к хирургическому лечению:
- Инфицированный панкреонекроз
- Абсцесс поджелудочной железы
- Псевдокисты с симптоматикой или осложнениями (нагноение, разрыв, сдавление органов)
- Желчнокаменная болезнь как причина рецидивирующего билиарного панкреатита
- Дуктальная гипертензия
- Подозрение на рак поджелудочной железы
Современный стандарт — максимально возможное применение минимально инвазивных методов (эндоскопическое, чрескожное дренирование), открытая хирургия используется при неэффективности малоинвазивного лечения.
Профилактика и прогноз
При хроническом панкреатите профилактика рецидивов является частью постоянной стратегии ведения пациента.
Меры первичной профилактики:
- Полный отказ от алкоголя
- Своевременное лечение желчнокаменной болезни
- Соблюдение диеты с ограничением жиров при гипертриглицеридемии.
- Контроль перечня принимаемых лекарств
- Нормализация массы тела
Прогноз определяется формой и тяжестью заболевания. Прогноз при легкой острой форме благоприятный. Выздоровление наступает в 95–98% случаев с полным восстановлением функции железы. При тяжелом некротизирующем панкреатите летальность достигает 15–30%, у выживших могут остаться стойкие нарушения функции органа.
Хронический панкреатит необратим, однако при отказе от алкоголя и соблюдении диеты возможна длительная ремиссия — пятилетняя выживаемость составляет около 80%. Панкреатогенный диабет и рак поджелудочной железы существенно ухудшают прогноз.
- Абдуллаев, Н. Х. Печень при интоксикациях гепатропными ядами / Н. Х. Абдуллаев, Х. Я. Каримов, - Ташкент : Медицина, l989. - 96 с.
- Абрамова М.В. Особенности течения и оптимизация фармакотерапии токсического гепатита, вызванного отравлением суррогатами алкоголя. Вестн. ВолгГМУ 2008; 26(2):27-30.
- Агзамова Г.С., Алиева А.М. Клинические особенности течения токсических гепатитов и их лечение (обзор литературы). Медицина труда и промышленная экология. М 2009; 44-47.
- Буторова Л.И. Лекарственные поражения печени. М ФГУ «НМХЦ им. Н.И. Пирогова». 2010:65.
- Профессиональные заболевания гепатобилиарной системы: учеб. пособие: сост.: А.Р. Кудашева, З.С. Терегулова, А.Х. Хусаинова, Б.Ф. Терегулов. Уфа: ФГБОУ ВО БГМУ Минздрава России, 2018.
Остались вопросы?
Закажите обратный звонок, наши специалисты свяжутся с вами в ближайшее время !
Обратный звонок


Лицензии
Регистрационный номер: Л041-01137-77/00367431